Cardiología
El servicio de cardiología del Hospital Mesa del Castillo tiene por objeto ofrecer una asistencia integral en la prevención, diagnóstico y tratamiento de las enfermedades cardiovasculares.
Para ello, se realizan distintas pruebas que ayudarán al especialista a prescribir el tratamiento más adecuado.
Ecocardiograma
Esta prueba proporciona información sobre la anatomía y función del músculo cardiaco, las cavidades cardiacas y las válvulas. Es muy útil para diagnosticar muchas enfermedades cardiacas y vasculares.
El ecocardiograma puede utilizarse en el diagnóstico de enfermedad de las arterias coronarias, combinándolo con la utilización de medicamentos como dobutamina (ecocardiograma con dobutamina) o con el esfuerzo físico (ecocardiograma de esfuerzo).
Se emplean ultrasonidos de alta frecuencia, emitidos por una sonda. Los ultrasonidos se reflejan en los tejidos y son recibidos por la sonda. El aparato de ecocardiografía elabora la imagen con la información recibida por la sonda y la emite en una pantalla de vídeo.
Existen dos tipos de ecocardiogramas, según sea el acceso para visualizar el corazón:
Transtorácico: se realiza a través de la pared torácica.
Transesofágico: se realiza a través de una sonda que se introduce por el esófago y permite obtener imágenes de mayor claridad. Es útil ante la sospecha de determinadas patologías.
En el ecocardiograma transtorácico: El paciente debe desvestirse de cintura para arriba y tenderse sobre la espalda en una mesa para exámenes. Luego, se le colocan electrodos para obtener una imagen electrocardiográfica del corazón.
Se pasa la sonda por el tórax aplicando un gel conductivo. La sonda se desliza por las costillas y el esternón para obtener las imágenes. El ecocardiografista puede solicitar al paciente que respire de determinada forma para mejorar las imágenes.
En el ecocardiograma transesofágico: Se introduce al paciente una sonda a través del esófago para visualizar las estructuras cardiacas después de anestesiar la parte posterior de la garganta.
El procedimiento dura en torno a 20 minutos. El ecocardiografista obtendrá imágenes de diferentes planos para disponer de toda la información posible.
El procedimiento se puede realizar en el laboratorio de ecocardiografía o a la cabecera del paciente. En ocasiones, la imagen lograda puede no ser de buena calidad debido a la interposición del aire de los pulmones o grasa subcutánea.
Electrocardiograma
Es una prueba imprescindible para el análisis de las arritmias, estudio de las enfermedades del corazón y especialmente útil en los episodios agudos de la enfermedad coronaria como el infarto de miocardio.
Esta prueba registra la actividad eléctrica del corazón. Los resultados quedan impresos en un papel milimetrado, donde se registran los cambios que ocurren en las pequeñas corrientes eléctricas que se producen en el corazón con cada latido.
El paciente debe estar tumbado para colocarle los electrodos en cada brazo, en ambas piernas y en el tórax. En ocasiones es necesario limpiar la zona o rasurar el vello. Los cables del electrocardiógrafo se conectan a la piel del paciente por medio de adhesivos o ventosas (electrodos) sujetos a los tobillos, muñecas y pecho del paciente.
De esta forma se recoge el mismo impulso eléctrico desde diferentes posiciones. La persona debe mantenerse relajada, sin hablar, con un ritmo respiratorio normal y con los brazos y las piernas.
El electrocardiograma es absolutamente indoloro. Cuando los electrodos se aplican por primera vez se puede sentir algo de frío.
En muy raras circunstancias, el paciente puede desarrollar una erupción localizada o irritación en la zona donde se colocan los electrodos.
Es una prueba imprescindible para el análisis de las arritmias, estudio de las enfermedades del corazón y especialmente útil en los episodios agudos de la enfermedad coronaria como el infarto de miocardio.
Curva por Desempeño de Lactato
Permite determinar la concentración de lactato en sangre (lactatemia). El lactato (ácido láctico) es un indicador de la actividad glucolítica y, actualmente, es el marcador bioquímico más frecuentemente utilizado en la valoración fisiológica del deportista.
Determinar tanto el “umbral de lactato” (intensidad de ejercicio a partir de la cual la lactatemia comienza a elevarse por encima de los niveles de reposo), como el “maximo estado estable de lactato” (intensidad correspondiente al máximo equilibrio entre la producción y la eliminación de este metabolito), es de gran importancia para prescribir cargas de trabajo, establecer zonas individualizadas de entrenamiento, controlar el progreso del deportista e, incluso, predecir su rendimiento en competición.
Esto es aplicable a todos los deportes de resistencia de larga duración.
Se realiza tras la toma de una gota de sangre capilar (pulpejo del dedo) durante la realización de una prueba de esfuerzo o ergometría convencional, con protocolos adaptados según el perfil del deportista.
La ergometría consiste en la realización de ejercicio físico en tapiz rodante o bicicleta estática, mientras se monitoriza el ritmo del corazón y la presión arterial. También se conoce como prueba de esfuerzo y se utiliza con frecuencia en cardiología.
Ergometría o Prueba de Esfuerzo
La ergometría consiste en la realización de ejercicio físico en tapiz rodante o bicicleta estática, mientras se monitoriza el ritmo del corazón y la presión arterial.
También se conoce como prueba de esfuerzo y se utiliza con frecuencia en cardiología.
Es una técnica diagnóstica utilizada principalmente para esclarecer el origen del dolor de pecho. En caso de que el paciente tenga una angina de pecho, esta prueba trata de provocarla para que se pueda diagnosticar. Durante la prueba, el corazón se somete a un esfuerzo físico intenso. Muchas veces, en reposo no aparecen alteraciones en el electrocardiograma que, sin embargo, son evidentes cuando el corazón está realizando un esfuerzo físico intenso.
La ergometría también está indicada para conocer el estado físico de una persona que va a iniciar un programa de entrenamiento físico o para valorar el pronóstico de pacientes que ya han sufrido previamente un infarto de miocardio.
El paciente se conecta a un monitor en el que se visualiza en tiempo real y de forma continua el electrocardiograma.
Se inicia el ejercicio de forma suave, en cinta rodante o en bicicleta.
Cada tres minutos el nivel de esfuerzo se incrementa de forma automática para que el corazón se vaya acelerando hasta llegar a la frecuencia cardíaca deseada.
Durante la prueba, la presión arterial se va controlando cada tres minutos.
En el momento en el que el paciente no puede continuar con el esfuerzo debe comunicarlo al médico. Entonces, la prueba se detiene de inmediato y se pasa a la fase de recuperación.
Es muy importante que se intente realizar el máximo esfuerzo posible para que los resultados de la prueba sean fiables.
Si en algún momento se detecta alguna arritmia grave, alteraciones en la presión arterial, alteraciones en el electrocardiograma o el paciente experimenta angina de pecho progresiva, la prueba también se detendrá.
El paciente deberá llevar ropa cómoda y calzado adecuado para realizar ejercicio físico. También es importante evitar comidas copiosas en las horas previas a la prueba. El ayuno prolongado tampoco es recomendable.
En los varones con mucho vello puede ser necesario rasurarlo para que el registro del electrocardiograma sea de calidad.
Holter de Ritmo
Se trata de un examen indoloro, que no requiere ingreso hospitalario. Para realizarlo, se conectan unos electrodos al tórax del paciente.
Los datos recogidos servirán para analizar la frecuencia cardiaca y las posibles alteraciones del ritmo.
Se cita un día al paciente y se le colocan en el tórax varios electrodos conectados a un Holter, un aparato de un tamaño similar al de un teléfono móvil. El examen se realiza de forma ambulatoria, así que la persona puede regresar a casa el mismo día. Transcurrido el tiempo de registro (24-48 horas), el paciente vuelve a la consulta y se le retira el dispositivo.
Los datos que ha recogido el Holter se descargan en un ordenador y se procesan. El cardiólogo obtiene de ellos información muy útil sobre la frecuencia y las posibles alteraciones del ritmo.
Cuando los síntomas del paciente son muy esporádicos, la eficacia del estudio Holter convencional es mucho más limitada. Esto ocurre cuando en las 24-48 horas que dura el registro, el paciente no manifiesta ningún síntoma concreto que se pretendía analizar.
En estos casos se utiliza un Holter implantable, de tamaño más pequeño, que se coloca bajo la piel y se mantiene ahí hasta que se produzca la incidencia. En ese momento, el paciente acude a su cardiólogo para que recojan los datos del episodio mediante un programador especial.
El paciente se conecta a un monitor en el que se visualiza en tiempo real y de forma continua el electrocardiograma.
Se inicia el ejercicio de forma suave, en cinta rodante o en bicicleta.
Cada tres minutos el nivel de esfuerzo se incrementa de forma automática para que el corazón se vaya acelerando hasta llegar a la frecuencia cardíaca deseada.
Durante la prueba, la presión arterial se va controlando cada tres minutos.
En el momento en el que el paciente no puede continuar con el esfuerzo debe comunicarlo al médico. Entonces, la prueba se detiene de inmediato y se pasa a la fase de recuperación.
Es muy importante que se intente realizar el máximo esfuerzo posible para que los resultados de la prueba sean fiables.
Si en algún momento se detecta alguna arritmia grave, alteraciones en la presión arterial, alteraciones en el electrocardiograma o el paciente experimenta angina de pecho progresiva, la prueba también se detendrá.
Tanto en el estudio Holter convencional como en el Holter implantado, el paciente puede realizar una actividad absolutamente normal. Lo único que debe hacer es anotar sus datos y la hora de inicio de la grabación en una hoja, así como las posibles incidencias que perciba (palpitaciones, mareo, dolor en el pecho…).
Esta información ayudará al especialista a analizar el registro del electrocardiograma justo en el momento en que se produjo la molestia.
El examen es indoloro pero, como el monitor de registro permanece cercano al cuerpo, puede molestar durante el sueño. En ocasiones, el método de sujeción de los electrodos (por ejemplo, cintas adhesivas) produce irritaciones en la piel. Algunos pacientes tienen que rasurarse el vello de la zona torácica para que los electrodos se adhieran adecuadamente.
Resonancia Magnética Cardíaca
Permite obtener una imagen detallada del corazón, incluidas las cavidades y las válvulas. Este estudio, no invasivo, es indoloro y no emplea radiación.
La resonancia magnética cardíaca (RMC) es un una técnica de imagen para el estudio no invasivo de la función y estructura del sistema cardiovascular.
Está indicada para el estudio anatómico y funcional de cardiopatías congénitas, el origen anómalo de las coronarias, estudio de miocardiopatías, estudio de viabilidad miocárdica, estudios de perfusión y estudios de función ventricular.
El estudio es indoloro y no emplea radiación. Durante el proceso, el paciente se encuentra acostado en el interior de la máquina de resonancia magnética, que es un tubo largo y estrecho, aproximadamente de un metro de diámetro y abierto por sus extremos.
Dentro del tubo, la persona está rodeada por un campo magnético que reacciona con los elementos magnéticos dentro del cuerpo y transmite una débil señal de radio. Ésta se recoge y se procesa en un ordenador, ofreciendo finalmente una imagen que puede visualizarse en la pantalla.
Desde la sala de control se observa al paciente permanentemente y se está en comunicación con él por medio de un interfono. A pesar de ello, existen algunas personas con claustrofobia, que no toleran estar en un espacio cerrado, y que por tanto no pueden beneficiarse de esta exploración. En el caso de realizar una resonancia magnética a niños pequeños, puede ser necesario efectuar una sedación ligera para que se pueda realizar adecuadamente la exploración.
Durante la exploración el único inconveniente es el ruido monótono generado por el equipo, que puede minimizarse escuchando música a través de auriculares durante el tiempo que dure el estudio.
Durante el procedimiento, el paciente deberá permanecer inmóvil. Posiblemente le pidan que contenga brevemente la respiración mientras se obtienen las imágenes del corazón.
Holter de Tensión (MAPA)
El Holter de tensión (MAPA: Medición Ambulatoria Presión Arterial) es un manguito que se coloca en el brazo del paciente para medir la tensión y que, el día de la prueba, deberá llevarse puesto mañana y noche. Son aparatos sencillos y pequeños, con un peso inferior a 450 gr., que se inflan cada 30 minutos durante el día y cada 60 minutos durante la noche.
Se conecta una grabadora portátil al manguito en la que quedarán registradas las tensiones del paciente para que el médico pueda hacer un estudio completo de la tensión arterial.
El paciente debe estar tumbado para colocarle los electrodos en cada brazo, en ambas piernas y en el tórax. En ocasiones es necesario limpiar la zona o rasurar el vello.
Los cables del electrocardiógrafo se conectan a la piel del paciente por medio de adhesivos o ventosas (electrodos) sujetos a los tobillos, muñecas y pecho del paciente. De esta forma se recoge el mismo impulso eléctrico desde diferentes posiciones. La persona debe mantenerse relajada, sin hablar, con un ritmo respiratorio normal y con los brazos y las piernas.
Hay varias formas de medir la tensión arterial:
La primera es en la consulta médica, que es lo más habitual. Sin embargo, debido al estrés que produce en el paciente se puede observar el fenómeno de “bata blanca”, con elevación ficticia de la tensión hasta en un 30 % de los casos, lo que puede llevar a falsos diagnósticos de «hipertensión arterial«.
La segunda manera es mediante el Holter de tensión o MAPA (Medición Ambulatoria Presión Arterial), que permite conocer los niveles tensionales durante las 24 horas del día y relacionarlo con las diversas actividades realizadas.
La tercera es la automedida por parte del paciente en su domicilio (AMPA), lo que elimina el estrés de la consulta, permitiendo disponer de varias tomas a lo largo del día, aunque requiere cierta madurez por parte del paciente y disponer de una tecnología adecuada.
Antes de comenzar a inflar el manguito, el dispositivo emite un pitido. Una vez conseguida la presión necesaria, ésta irá bajando poco a poco. No es necesario cesar las actividades, aunque sí debe relajar el brazo (conducir, por ejemplo, podría resultar peligroso).
Si se produce algún error al detectar la presión arterial, se repite la toma pasados dos minutos. La grabadora presenta una pantalla en la que si el manguito está inflado se puede ver la presión. Al finalizar la toma, aparecen los valores de tensión arterial y frecuencia cardiaca.
El paciente debe llevar un registro de las actividades que haga durante el día y los horarios. Para que el sensor funcione perfectamente, el manguito debe estar correctamente posicionado. En la consulta le indicarán los cuidados que debe tener y como recolocar el manguito en caso de que se mueva. No es necesaria ninguna preparación especial para realizar la prueba pero conviene acudir con ropa que permita llevar el manguito en el brazo de forma cómoda.
Dadas las características de estos aparatos, es importante evitar que se humedezcan o que reciban golpes. Para ello, se coloca la grabadora protegida por una funda y sujeta al cuerpo mediante un cinturón o una bandolera. Para que la utilidad de la prueba sea máxima, es importante intentar reproducir la vida cotidiana, incluida la toma de la medicación antihipertensiva, cuando esté indicada, a no ser que el médico le indique lo contrario.
La medición de tensión con el MAPA puede valer para diagnosticar hipertensión «de bata blanca» (pacientes a los que les sube la tensión por nerviosismo en la consulta); comprobar que el enfermo está bien controlado con los medicamentos que se le administran; o ver si hay disminución nocturna de tensión.
- Más información sobre los especialistas de Cardiología:
¿Le llamamos nosotros?
Cardiología
El servicio de cardiología del Hospital Mesa del Castillo tiene por objeto ofrecer una asistencia integral en la prevención, diagnóstico y tratamiento de las enfermedades cardiovasculares.
Para ello, se realizan distintas pruebas que ayudarán al especialista a prescribir el tratamiento más adecuado.

Ecocardiograma
Esta prueba proporciona información sobre la anatomía y función del músculo cardiaco, las cavidades cardiacas y las válvulas. Es muy útil para diagnosticar muchas enfermedades cardiacas y vasculares.
El ecocardiograma puede utilizarse en el diagnóstico de enfermedad de las arterias coronarias, combinándolo con la utilización de medicamentos como dobutamina (ecocardiograma con dobutamina) o con el esfuerzo físico (ecocardiograma de esfuerzo).
Se emplean ultrasonidos de alta frecuencia, emitidos por una sonda. Los ultrasonidos se reflejan en los tejidos y son recibidos por la sonda. El aparato de ecocardiografía elabora la imagen con la información recibida por la sonda y la emite en una pantalla de vídeo.
Existen dos tipos de ecocardiogramas, según sea el acceso para visualizar el corazón:
Transtorácico: se realiza a través de la pared torácica.
Transesofágico: se realiza a través de una sonda que se introduce por el esófago y permite obtener imágenes de mayor claridad. Es útil ante la sospecha de determinadas patologías.
En el ecocardiograma transtorácico: El paciente debe desvestirse de cintura para arriba y tenderse sobre la espalda en una mesa para exámenes. Luego, se le colocan electrodos para obtener una imagen electrocardiográfica del corazón.
Se pasa la sonda por el tórax aplicando un gel conductivo. La sonda se desliza por las costillas y el esternón para obtener las imágenes. El ecocardiografista puede solicitar al paciente que respire de determinada forma para mejorar las imágenes.
En el ecocardiograma transesofágico: Se introduce al paciente una sonda a través del esófago para visualizar las estructuras cardiacas después de anestesiar la parte posterior de la garganta.
El procedimiento dura en torno a 20 minutos. El ecocardiografista obtendrá imágenes de diferentes planos para disponer de toda la información posible.
El procedimiento se puede realizar en el laboratorio de ecocardiografía o a la cabecera del paciente. En ocasiones, la imagen lograda puede no ser de buena calidad debido a la interposición del aire de los pulmones o grasa subcutánea.
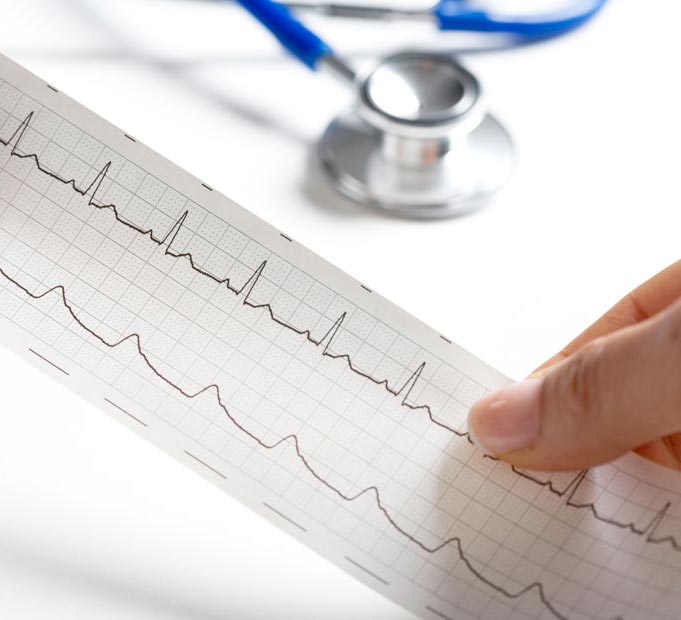
Electrocardiograma
Es una prueba imprescindible para el análisis de las arritmias, estudio de las enfermedades del corazón y especialmente útil en los episodios agudos de la enfermedad coronaria como el infarto de miocardio.
Esta prueba registra la actividad eléctrica del corazón. Los resultados quedan impresos en un papel milimetrado, donde se registran los cambios que ocurren en las pequeñas corrientes eléctricas que se producen en el corazón con cada latido.
El paciente debe estar tumbado para colocarle los electrodos en cada brazo, en ambas piernas y en el tórax. En ocasiones es necesario limpiar la zona o rasurar el vello. Los cables del electrocardiógrafo se conectan a la piel del paciente por medio de adhesivos o ventosas (electrodos) sujetos a los tobillos, muñecas y pecho del paciente.
De esta forma se recoge el mismo impulso eléctrico desde diferentes posiciones. La persona debe mantenerse relajada, sin hablar, con un ritmo respiratorio normal y con los brazos y las piernas.
El electrocardiograma es absolutamente indoloro. Cuando los electrodos se aplican por primera vez se puede sentir algo de frío.
En muy raras circunstancias, el paciente puede desarrollar una erupción localizada o irritación en la zona donde se colocan los electrodos.
Es una prueba imprescindible para el análisis de las arritmias, estudio de las enfermedades del corazón y especialmente útil en los episodios agudos de la enfermedad coronaria como el infarto de miocardio.
Curva por Desempeño de Lactato
Permite determinar la concentración de lactato en sangre (lactatemia). El lactato (ácido láctico) es un indicador de la actividad glucolítica y, actualmente, es el marcador bioquímico más frecuentemente utilizado en la valoración fisiológica del deportista.
Determinar tanto el “umbral de lactato” (intensidad de ejercicio a partir de la cual la lactatemia comienza a elevarse por encima de los niveles de reposo), como el “maximo estado estable de lactato” (intensidad correspondiente al máximo equilibrio entre la producción y la eliminación de este metabolito), es de gran importancia para prescribir cargas de trabajo, establecer zonas individualizadas de entrenamiento, controlar el progreso del deportista e, incluso, predecir su rendimiento en competición.
Esto es aplicable a todos los deportes de resistencia de larga duración.
Se realiza tras la toma de una gota de sangre capilar (pulpejo del dedo) durante la realización de una prueba de esfuerzo o ergometría convencional, con protocolos adaptados según el perfil del deportista.
La ergometría consiste en la realización de ejercicio físico en tapiz rodante o bicicleta estática, mientras se monitoriza el ritmo del corazón y la presión arterial. También se conoce como prueba de esfuerzo y se utiliza con frecuencia en cardiología.
Ergometría o Prueba de Esfuerzo
La ergometría consiste en la realización de ejercicio físico en tapiz rodante o bicicleta estática, mientras se monitoriza el ritmo del corazón y la presión arterial.
También se conoce como prueba de esfuerzo y se utiliza con frecuencia en cardiología.
Es una técnica diagnóstica utilizada principalmente para esclarecer el origen del dolor de pecho. En caso de que el paciente tenga una angina de pecho, esta prueba trata de provocarla para que se pueda diagnosticar. Durante la prueba, el corazón se somete a un esfuerzo físico intenso. Muchas veces, en reposo no aparecen alteraciones en el electrocardiograma que, sin embargo, son evidentes cuando el corazón está realizando un esfuerzo físico intenso.
La ergometría también está indicada para conocer el estado físico de una persona que va a iniciar un programa de entrenamiento físico o para valorar el pronóstico de pacientes que ya han sufrido previamente un infarto de miocardio.
El paciente se conecta a un monitor en el que se visualiza en tiempo real y de forma continua el electrocardiograma.
Se inicia el ejercicio de forma suave, en cinta rodante o en bicicleta.
Cada tres minutos el nivel de esfuerzo se incrementa de forma automática para que el corazón se vaya acelerando hasta llegar a la frecuencia cardíaca deseada.
Durante la prueba, la presión arterial se va controlando cada tres minutos.
En el momento en el que el paciente no puede continuar con el esfuerzo debe comunicarlo al médico. Entonces, la prueba se detiene de inmediato y se pasa a la fase de recuperación.
Es muy importante que se intente realizar el máximo esfuerzo posible para que los resultados de la prueba sean fiables.
Si en algún momento se detecta alguna arritmia grave, alteraciones en la presión arterial, alteraciones en el electrocardiograma o el paciente experimenta angina de pecho progresiva, la prueba también se detendrá.
El paciente deberá llevar ropa cómoda y calzado adecuado para realizar ejercicio físico. También es importante evitar comidas copiosas en las horas previas a la prueba. El ayuno prolongado tampoco es recomendable.
En los varones con mucho vello puede ser necesario rasurarlo para que el registro del electrocardiograma sea de calidad.
Holter de Ritmo
Se trata de un examen indoloro, que no requiere ingreso hospitalario. Para realizarlo, se conectan unos electrodos al tórax del paciente.
Los datos recogidos servirán para analizar la frecuencia cardiaca y las posibles alteraciones del ritmo.
Se cita un día al paciente y se le colocan en el tórax varios electrodos conectados a un Holter, un aparato de un tamaño similar al de un teléfono móvil. El examen se realiza de forma ambulatoria, así que la persona puede regresar a casa el mismo día. Transcurrido el tiempo de registro (24-48 horas), el paciente vuelve a la consulta y se le retira el dispositivo.
Los datos que ha recogido el Holter se descargan en un ordenador y se procesan. El cardiólogo obtiene de ellos información muy útil sobre la frecuencia y las posibles alteraciones del ritmo.
Cuando los síntomas del paciente son muy esporádicos, la eficacia del estudio Holter convencional es mucho más limitada. Esto ocurre cuando en las 24-48 horas que dura el registro, el paciente no manifiesta ningún síntoma concreto que se pretendía analizar.
En estos casos se utiliza un Holter implantable, de tamaño más pequeño, que se coloca bajo la piel y se mantiene ahí hasta que se produzca la incidencia. En ese momento, el paciente acude a su cardiólogo para que recojan los datos del episodio mediante un programador especial.
El paciente se conecta a un monitor en el que se visualiza en tiempo real y de forma continua el electrocardiograma.
Se inicia el ejercicio de forma suave, en cinta rodante o en bicicleta.
Cada tres minutos el nivel de esfuerzo se incrementa de forma automática para que el corazón se vaya acelerando hasta llegar a la frecuencia cardíaca deseada.
Durante la prueba, la presión arterial se va controlando cada tres minutos.
En el momento en el que el paciente no puede continuar con el esfuerzo debe comunicarlo al médico. Entonces, la prueba se detiene de inmediato y se pasa a la fase de recuperación.
Es muy importante que se intente realizar el máximo esfuerzo posible para que los resultados de la prueba sean fiables.
Si en algún momento se detecta alguna arritmia grave, alteraciones en la presión arterial, alteraciones en el electrocardiograma o el paciente experimenta angina de pecho progresiva, la prueba también se detendrá.
Tanto en el estudio Holter convencional como en el Holter implantado, el paciente puede realizar una actividad absolutamente normal. Lo único que debe hacer es anotar sus datos y la hora de inicio de la grabación en una hoja, así como las posibles incidencias que perciba (palpitaciones, mareo, dolor en el pecho…).
Esta información ayudará al especialista a analizar el registro del electrocardiograma justo en el momento en que se produjo la molestia.
El examen es indoloro pero, como el monitor de registro permanece cercano al cuerpo, puede molestar durante el sueño. En ocasiones, el método de sujeción de los electrodos (por ejemplo, cintas adhesivas) produce irritaciones en la piel. Algunos pacientes tienen que rasurarse el vello de la zona torácica para que los electrodos se adhieran adecuadamente.
Resonancia Magnética Cardíaca
Permite obtener una imagen detallada del corazón, incluidas las cavidades y las válvulas. Este estudio, no invasivo, es indoloro y no emplea radiación.
La resonancia magnética cardíaca (RMC) es un una técnica de imagen para el estudio no invasivo de la función y estructura del sistema cardiovascular.
Está indicada para el estudio anatómico y funcional de cardiopatías congénitas, el origen anómalo de las coronarias, estudio de miocardiopatías, estudio de viabilidad miocárdica, estudios de perfusión y estudios de función ventricular.
El estudio es indoloro y no emplea radiación. Durante el proceso, el paciente se encuentra acostado en el interior de la máquina de resonancia magnética, que es un tubo largo y estrecho, aproximadamente de un metro de diámetro y abierto por sus extremos.
Dentro del tubo, la persona está rodeada por un campo magnético que reacciona con los elementos magnéticos dentro del cuerpo y transmite una débil señal de radio. Ésta se recoge y se procesa en un ordenador, ofreciendo finalmente una imagen que puede visualizarse en la pantalla.
Desde la sala de control se observa al paciente permanentemente y se está en comunicación con él por medio de un interfono. A pesar de ello, existen algunas personas con claustrofobia, que no toleran estar en un espacio cerrado, y que por tanto no pueden beneficiarse de esta exploración. En el caso de realizar una resonancia magnética a niños pequeños, puede ser necesario efectuar una sedación ligera para que se pueda realizar adecuadamente la exploración.
Durante la exploración el único inconveniente es el ruido monótono generado por el equipo, que puede minimizarse escuchando música a través de auriculares durante el tiempo que dure el estudio.
Durante el procedimiento, el paciente deberá permanecer inmóvil. Posiblemente le pidan que contenga brevemente la respiración mientras se obtienen las imágenes del corazón.
Holter de Tensión (MAPA)
El Holter de tensión (MAPA: Medición Ambulatoria Presión Arterial) es un manguito que se coloca en el brazo del paciente para medir la tensión y que, el día de la prueba, deberá llevarse puesto mañana y noche. Son aparatos sencillos y pequeños, con un peso inferior a 450 gr., que se inflan cada 30 minutos durante el día y cada 60 minutos durante la noche.
Se conecta una grabadora portátil al manguito en la que quedarán registradas las tensiones del paciente para que el médico pueda hacer un estudio completo de la tensión arterial.
El paciente debe estar tumbado para colocarle los electrodos en cada brazo, en ambas piernas y en el tórax. En ocasiones es necesario limpiar la zona o rasurar el vello.
Los cables del electrocardiógrafo se conectan a la piel del paciente por medio de adhesivos o ventosas (electrodos) sujetos a los tobillos, muñecas y pecho del paciente. De esta forma se recoge el mismo impulso eléctrico desde diferentes posiciones. La persona debe mantenerse relajada, sin hablar, con un ritmo respiratorio normal y con los brazos y las piernas.
Hay varias formas de medir la tensión arterial:
La primera es en la consulta médica, que es lo más habitual. Sin embargo, debido al estrés que produce en el paciente se puede observar el fenómeno de “bata blanca”, con elevación ficticia de la tensión hasta en un 30 % de los casos, lo que puede llevar a falsos diagnósticos de «hipertensión arterial«.
La segunda manera es mediante el Holter de tensión o MAPA (Medición Ambulatoria Presión Arterial), que permite conocer los niveles tensionales durante las 24 horas del día y relacionarlo con las diversas actividades realizadas.
La tercera es la automedida por parte del paciente en su domicilio (AMPA), lo que elimina el estrés de la consulta, permitiendo disponer de varias tomas a lo largo del día, aunque requiere cierta madurez por parte del paciente y disponer de una tecnología adecuada.
Antes de comenzar a inflar el manguito, el dispositivo emite un pitido. Una vez conseguida la presión necesaria, ésta irá bajando poco a poco. No es necesario cesar las actividades, aunque sí debe relajar el brazo (conducir, por ejemplo, podría resultar peligroso).
Si se produce algún error al detectar la presión arterial, se repite la toma pasados dos minutos. La grabadora presenta una pantalla en la que si el manguito está inflado se puede ver la presión. Al finalizar la toma, aparecen los valores de tensión arterial y frecuencia cardiaca.
El paciente debe llevar un registro de las actividades que haga durante el día y los horarios. Para que el sensor funcione perfectamente, el manguito debe estar correctamente posicionado. En la consulta le indicarán los cuidados que debe tener y como recolocar el manguito en caso de que se mueva. No es necesaria ninguna preparación especial para realizar la prueba pero conviene acudir con ropa que permita llevar el manguito en el brazo de forma cómoda.
Dadas las características de estos aparatos, es importante evitar que se humedezcan o que reciban golpes. Para ello, se coloca la grabadora protegida por una funda y sujeta al cuerpo mediante un cinturón o una bandolera. Para que la utilidad de la prueba sea máxima, es importante intentar reproducir la vida cotidiana, incluida la toma de la medicación antihipertensiva, cuando esté indicada, a no ser que el médico le indique lo contrario.
La medición de tensión con el MAPA puede valer para diagnosticar hipertensión «de bata blanca» (pacientes a los que les sube la tensión por nerviosismo en la consulta); comprobar que el enfermo está bien controlado con los medicamentos que se le administran; o ver si hay disminución nocturna de tensión.
¿Le llamamos nosotros?






















